変形性膝関節症とは

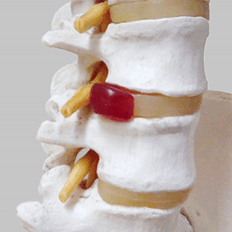
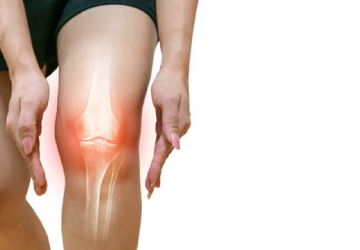
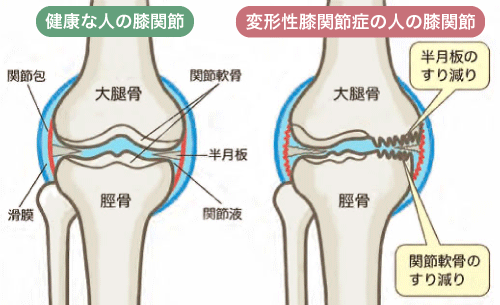
変形性膝関節症とは、関節のクッションである軟骨が、加齢や筋肉量の低下などによりすり減って、痛みが生じる病気です。軟骨がすり減った分、膝関節の骨と骨のすき間が狭くなって内側の骨があらわになり、骨のへりにトゲのような突起物ができたり、骨が変形したりします。
膝は通常、自分の体重の2.3倍の重さがかかると言われている為、特に負担がかかりやすく、損傷が起こりやすい部位と言えます。さらに、人体の中で最も複雑で不安定な構造をしており、動きの支点として機能しています。
高齢化社会を迎え、加齢変化を基盤とした変性疾患は確実に増加しています。整形外科疾患において、変形性関節症(OA)は、外来で最も多くみられる疾患の1つとなっています。
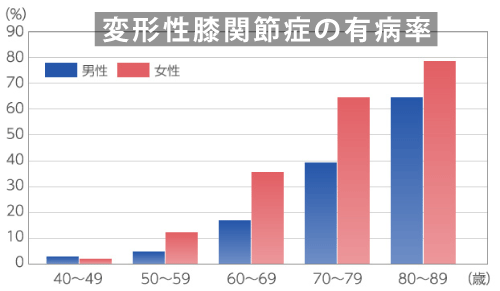
男女比は1:4で、女性の方が圧倒的に起こりやすく、特に40歳以上の太った女性には、より発症しやすいとされています。
その頻度は年々増加傾向にあり、60歳以上の約8割がX線学的に何らかの変形性関節症(OA)を持っているといわれています。変形性膝関節症は、変形性関節症(OA)の中でも最も頻度が高く、進行すれば歩行時痛により日常生活動作が大きく傷害されてしまいます。
原因と分類
変形性膝関節症は、明らかな原因がないものが「一次性」、病気やケガなど原因が明らかなものを「二次性」として分けられています。大部分を占めるのは「一次性」です。変形性膝関節症は多くの要因が重なって発症する病気で、その発症と進行に関係する危険因子には様々なものがあります。
「一次性」の変形性膝関節症は、加齢とともに膝の関節軟骨がすり減ることで発症するもので、肥満などが関係しているとされています。 「二次性」の変形性膝関節症の原因には様々なものがありますが、なかでも外傷が多くを占めています。
主な症状
変形性膝関節症の主な症状は、膝の痛みや腫れです。関節に水(関節液)が溜まることもあります。
変形性膝関節症は時間をかけて進行し、徐々に症状が重くなっていきます。変形性膝関節症の進み方を3つの段階に分けてみていきましょう。
初期には、立ち上がりや歩き始めなど膝を動かした時に生じる痛み(動作時痛)がありますが、休めば痛みがとれることがほとんどです。
中期には、動作時痛の頻度が増えて、正座やしゃがみ込み、階段の昇り降りなどの動作が困難になり、膝の曲げ伸ばしもつらくなるなど膝関節の動きが制限されていきます(可動域制限)。
末期には、膝が完全に曲がりきらない、ピンと伸びない状態が進んで歩行が困難になり、日常生活に支障をきたすようになります。また、膝関節の変形が目立ちO脚にもなります。
このように、膝の痛みは段階を経て悪化していきます。膝に生じているこわばりや違和感、痛みは、もしかすると変形性膝関節症の初期症状かもしれません。
診断
問診や診察、時には触診で膝内側の圧痛の有無、関節の動きの範囲、腫れやO脚変形などの有無を調べ、X線(レントゲン)検査で診断。必要によりMRI検査も行われます。
変形性膝関節症のエックス線写真
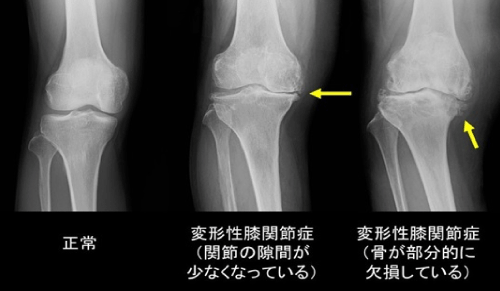
レントゲン検査(X線撮影)では、膝関節の状態を観察します。X線撮影は立った状態で行います。変形性膝関節症の場合には、X線写真で軟骨の下にある骨が硬くなる「軟骨下骨硬化」や、関節のすきまが狭くなる「関節裂隙の狭小化」、とげ状の骨である「骨棘」などがみられます。
一般的治療法
変形性膝関節症の治療目標は、痛みを軽減して膝関節機能の改善を図り、日常生活動作を低下させないことです。治療は、主に「保存療法」と「手術療法」に分けられます。進行度にかかわらず、まず保存療法を行いますが、保存療法を行っても痛みが軽減せず日常生活に支障をきたす場合には、手術療法が考慮されます。
保存療法
保存療法では「生活指導」を基本として、「運動療法」「薬物療法」「装具療法」を組み合わせて行います。
膝の痛みのため体を動かさず運動不足になると、膝を支える筋力が低下し、体重増加を招きます。その結果、膝への負担が増え、痛みが増すという悪循環をきたします。保存療法の基本として、まずは運動、減量や食事を中心に生活指導を行います。
運動療法は膝関節周囲の筋力を強化し、膝関節への負担を軽減するために行います。SLR運動(脚あげ体操)など、太もも前面の筋肉(大腿四頭筋)の訓練が中心になります。
変形性膝関節症の薬物療法には、「内服薬」「外用薬」「関節内注射」があります。
膝にかかる負担を軽減し関節を安定化させる装具としては、足底装具、機能的膝装具、サポーター、杖などが用いられます。
手術療法
保存療法を行っても十分な効果が得られず、日常生活に支障をきたす場合には、手術療法を行います。変形性膝関節症に対して行われる主な手術には、「関節鏡手術(関節鏡視下郭清術)」「高位脛骨骨切り術」「人工膝関節置換術」があります。
メディカルジャパンにしかできない介入例
観血的療法(手術して痛みをなくす)と保存療法(手術せずに回復)がありますが、ここでは弊社で行う保存療法(手術せずに回復)について述べることにします。
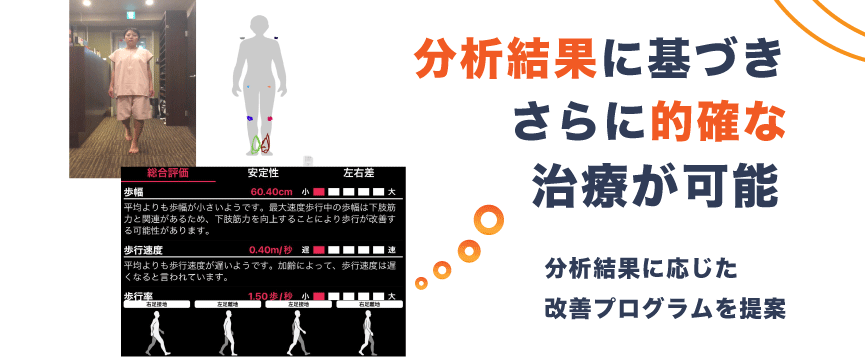
AI姿勢分析システム
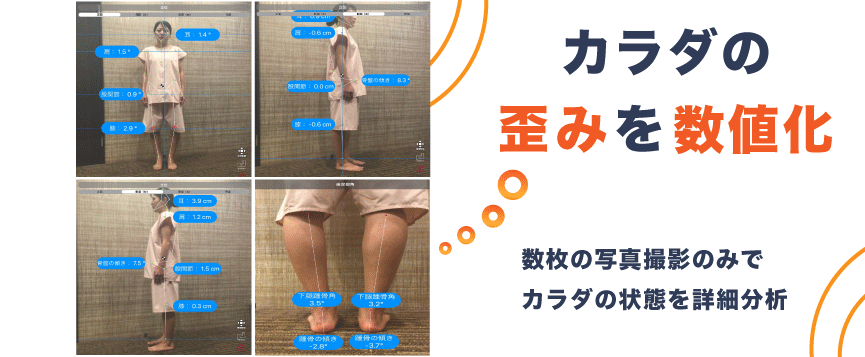
現在の姿勢から、筋肉が硬くなる部位や痛みの原因となる部位、未来の姿勢などを推定し、施術の方針や効果をよりわかりやすく説明することができます。患者様自身にも体の状態を理解してもらいやすくなりました。
マイオプレッシャー(歩行診断機)

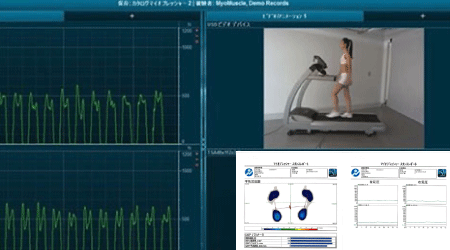
約二万個のセンサーが可動するトレッドミルの上を歩行すると、自身の足圧、重心移動、左右荷重値が分かります。さらに二台のカメラを使用することにより、自身の歩行姿勢も目で確認できます。
1年半のリハビリを経てここまで変化がありました!!
インソール・靴処方

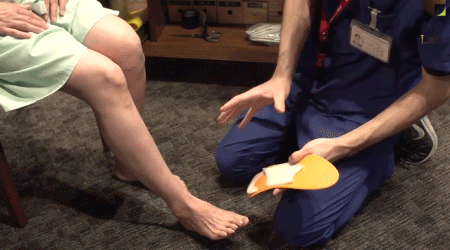
体に合ったインソールをいれることで足本来の機能を引き出し、足のアーチがしっかりサポートされ、正しい重心がかけやすくなります。パフォーマンスアップ、持久力向上、疲労軽減、筋肉や人体へのストレスも軽減され、普段の歩き方も楽になります。
【リアライン・コア】【リアライン・バランスシューズ】

リアライン・コアは、体の中心(コア)を構成する骨盤と胸郭の歪みを整えるための運動補助具です。骨盤・胸郭に「歪み(非対称性)」が生じると、背骨全体だけでなく、肩や首、股関節の運動機能にも悪影響を及ぼす可能性があります。
トムソンベット


カイロプラクティックの技術が応用された、アメリカのカイロドクターが使用する骨盤と骨格を矯正するための特殊なベッドです。ベッドの頭部、胸部、腰部、骨盤部がそれぞれ独立して上下動することにより、狙った部分を自身の体重と重力を使用し、歪みを最小限の力で正しい位置に戻すことができます。
私達は、ただマッサージするだけではありません。
「なぜそのような痛みが出たのか?」根本的な原因を探り、歩行の動作から不足している筋力や重心移動を分析し、患者様に適した施術を行います。
また、再発予防のため、姿勢指導や加圧などのトレーニングも取り入れていきます。
必ず患者様それぞれに適した、自宅で出来る簡単な運動や正しい座り方、立ち方、歩き方を指導します。
私達の指導したことを毎日意識的に取り組むことで、患者様の望む願いを叶えます。ぜひ私達と一緒に、身体を正しくしていきましょう!
予防法やリハビリプログラム
正座生活を避けましょう。また、大腿四頭筋(大腿部前面)の筋力強化も有効です。 冷房などにより膝が冷え血流が悪くなると症状の悪化の原因となりますので、温め、血流を促しましょう。肥満傾向の方は減量もリハビリのひとつと言えます。
参考文献
『臨床医学各論』(2008)医歯薬出版株式会社
‘’日本整形外科学会「変形性質関節症」‘’神経系
運動器系
泌尿器系